抗てんかん薬一覧と種類
抗てんかん薬の種類と分類方法
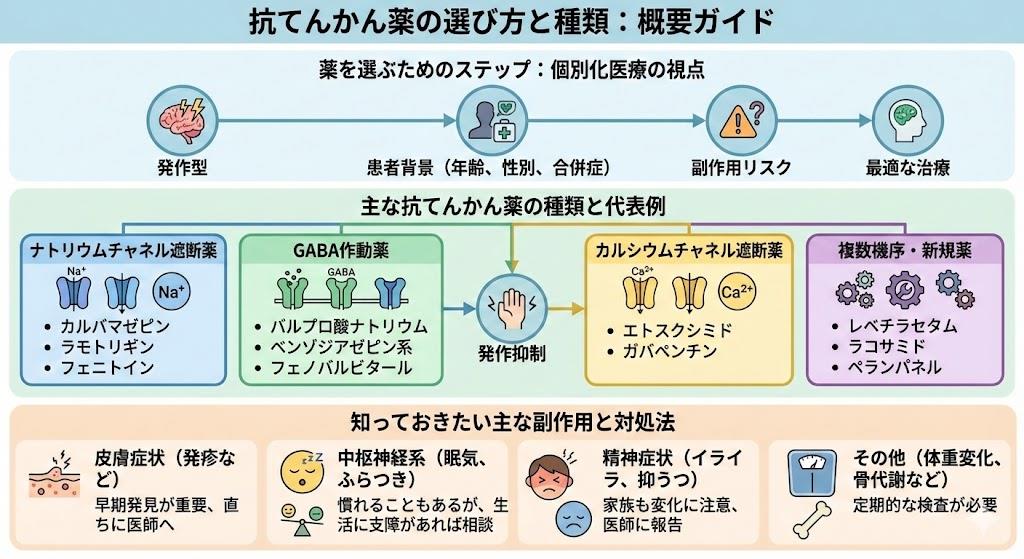
抗てんかん薬は化学構造や作用機序によって様々な分類が可能です。現在、日本で使用されている主な抗てんかん薬は以下のように分類されます。
- バルビツール酸系
- ヒダントイン系
- フェニトイン(アレビアチン、ヒダントール)
- エトトイン(アクセノン)
- イミノスチルベン系
- 分岐脂肪酸系
- バルプロ酸ナトリウム(デパケン、セレニカR)
- ベンゾジアゼピン系
- その他の新規抗てんかん薬
これらの薬剤は発作型や患者の状態に応じて選択されます。特に近年は従来の薬剤と比較して副作用プロファイルが改善された新規抗てんかん薬の使用が増えています。
抗てんかん薬の作用機序と効果
抗てんかん薬の作用機序は大きく2つに分けられます。
1. 興奮性神経伝達の抑制
神経細胞の過剰な興奮を直接抑える機序で、以下のような作用点があります。
- Na+チャネル遮断薬:カルバマゼピン、フェニトイン、ラモトリギン、ゾニサミドこれらの薬剤は神経細胞の電位依存性ナトリウムチャネルを遮断し、活動電位の発生・伝播を抑制します。特に部分発作(焦点発作)に有効とされています。
- Ca2+チャネル遮断薬:エトスクシミド、ゾニサミドT型カルシウムチャネルを遮断することで、特に欠神発作に効果を示します。
- グルタミン酸受容体拮抗薬:ペランパネル、トピラマート興奮性神経伝達物質であるグルタミン酸の受容体(AMPA受容体など)に作用し、神経興奮を抑制します。
2. 抑制系神経伝達の増強
脳内の抑制性神経伝達を強化する機序で、以下のような作用があります。
- GABA作用増強薬:バルプロ酸、ベンゾジアゼピン系、フェノバルビタール抑制性神経伝達物質であるGABAの作用を増強したり、分解を抑制したりすることで、神経細胞の興奮を抑えます。
- SV2A結合薬:レベチラセタム、ブリバラセタムシナプス小胞タンパク質2A(SV2A)に結合し、神経伝達物質の放出を調節することで抗てんかん作用を示します。
多くの抗てんかん薬は複数の作用機序を持っており、これにより広範な発作型に効果を示すことができます。例えばゾニサミドはNa+チャネル遮断、Ca2+チャネル遮断、GABA増強、炭酸脱水酵素阻害など複数の作用を持ちます。
抗てんかん薬の副作用と注意点
抗てんかん薬は有効性が高い一方で、様々な副作用を引き起こす可能性があります。主な副作用と注意点は以下の通りです。
共通する副作用
- 眠気・ふらつき
- めまい
- 複視(物が二重に見える)
- 認知機能低下
- 消化器症状(吐き気、食欲低下など)
薬剤別の特徴的な副作用
- バルプロ酸
- 体重増加
- 高アンモニア血症
- 肝機能障害
- 催奇形性(妊娠可能年齢の女性には注意が必要)
- カルバマゼピン
- 皮膚症状(薬疹など)
- 低ナトリウム血症
- 絶対音感のある人では音が半音階下がって聞こえる現象
- ラモトリギン
- 重症薬疹(スティーブンス・ジョンソン症候群など)のリスク
- 添付文書の増量速度を守ることが重要
- トピラマート・ゾニサミド
- 腎・尿路結石
- 発汗減少
- 体重減少
- レベチラセタム
- 精神症状(いらいら感、攻撃性など)
- ビタミンB6の補充で改善する場合がある
特に注意が必要な患者群
- 妊娠可能年齢の女性:バルプロ酸やカルバマゼピン、フェニトインなどは催奇形性があるため、可能な限り避けるべきです。
- 高齢者:腎機能低下などにより薬物の排泄が遅延するため、レベチラセタムなどの腎排泄型の薬剤は減量が必要です。
- 肝機能障害患者:肝代謝型の薬剤(バルプロ酸、カルバマゼピンなど)は慎重に使用する必要があります。
- 精神疾患合併患者:レベチラセタムなどはいらいら感を増強する可能性があるため注意が必要です。
副作用の多くは用量依存性であるため、「低用量から開始し、効果と副作用のバランスを見ながら徐々に増量する」という原則が重要です。また、突然の服薬中止は発作の悪化や重積状態を招く恐れがあるため、医師の指示なく中止しないよう患者教育も重要です。
抗てんかん薬の選び方と治療ガイドライン
抗てんかん薬の選択は、てんかんの発作型や症候群、患者の年齢、性別、合併症などを考慮して行われます。日本てんかん学会による「てんかん治療ガイドライン2018」に基づいた選択基準を紹介します。
発作型による第一選択薬
- 部分発作(焦点発作)
- カルバマゼピン
- ラモトリギン
- レベチラセタム
- 全般発作:強直間代発作(大発作)
- バルプロ酸(妊娠可能年齢の女性以外)
- ラモトリギン
- レベチラセタム
- 欠神発作(小発作)
- バルプロ酸
- エトスクシミド
- ミオクロニー発作
- バルプロ酸
- クロナゼパム
- レベチラセタム
- トピラマート
年齢による考慮点
- 小児
- 認知・学習への影響を最小限にする
- 成長への影響が少ない薬剤を選択
- 高齢発症てんかん
- 妊娠可能年齢の女性
治療の原則
- 単剤療法から開始
- 複数の薬剤を併用するよりも、まずは単剤で十分な効果が得られるか試みる
- 低用量から開始し漸増
- 副作用を最小限にするため、低用量から開始し効果を見ながら徐々に増量
- 血中濃度モニタリング
- 併用療法の考慮
- 単剤で効果不十分な場合、作用機序の異なる薬剤の併用を検討
- 避けるべき組み合わせ
治療効果の判定には通常3〜6ヶ月程度の観察期間が必要です。また、てんかん発作が2年以上抑制されれば、減量・中止を検討することもありますが、再発リスクも考慮して慎重に行う必要があります。
抗てんかん薬の相互作用と服薬管理のポイント
抗てんかん薬は他の薬剤との相互作用が多く、また長期服用が基本となるため、適切な服薬管理が重要です。
主な薬物相互作用
- 肝代謝酵素(CYP)への影響
- 特定の組み合わせでの注意点
- 食品との相互作用
服薬管理のポイント
- 服薬スケジュールの工夫
- 眠気の強い薬剤(ガバペンチン、ペランパネルなど)は就寝前に服用
- 1日2回服用の薬は12時間間隔を目安に
- 徐放剤(デパケンR、セレニカRなど)は服用間隔を守る
- 剤形の選択
- 嚥下困難な患者には液剤やシロップ剤
- 小児には細粒剤やシロップ剤
- 徐放剤は粉砕不可(効果が変化するため)
- 服薬アドヒアランス向上の工夫
- 服薬カレンダーや専用ケースの活用
- スマートフォンアプリによるリマインダー設定
- 家族の協力を得る
- 副作用モニタリング
- 特殊な状況での注意点
抗てんかん薬の服薬管理は、患者自身だけでなく医師、薬剤師、看護師、家族など多職種の連携が重要です。特に小児や高齢者では、服薬状況の確認や副作用の早期発見のためのサポート体制が必要となります。
また、てんかん手帳などを活用して、発作の状況や副作用の記録を残すことも、適切な治療継続のために有用です。
日本てんかん学会による最新のてんかん診療ガイドラインについての詳細情報
抗てんかん薬の新たな展開と今後の研究動向
抗てんかん薬の分野は近年急速に発展しており、新たな薬剤の開発や既存薬の新しい使用法が研究されています。ここでは最新の展開と今後の方向性について解説します。
最近承認された新規抗てんかん薬
- ブリバラセタム(ブリィビアクト)
- フェンフルラミン(フィンテプラ)
- セロトニン放出促進作用を持つ
- ドラベ症候群に対して高い有効性を示す
- エベロリムス(アフィニトール)
- mTOR阻害薬
- 結節性硬化症に伴うてんかん発作に対して適応がある
新たな治療アプローチ
- 精密医療(Precision Medicine)の進展
- コンビネーション療法の最適化
- 作用機序の異なる薬剤の組み合わせによる相乗効果
- 副作用プロファイルを考慮した組み合わせ
- 疾患修飾薬の開発
- てんかん発作を抑えるだけでなく、てんかん原性(てんかんを引き起こしやすい脳の状態)自体を改善する薬剤の研究
- 抗炎症作用や神経保護作用を持つ薬剤の応用
今後の研究課題
- 治療抵抗性てんかんへの対応
- 現在の抗てんかん薬で発作がコントロールできない患者は約30%存在
- 新たな作用機序を持つ薬剤の開発が急務
- 副作用の少ない薬剤開発
- 認知機能への影響が少ない薬剤
- 長期服用による骨代謝や内分泌系への影響が少ない薬剤
- バイオマーカーの探索
- 薬剤反応性を予測するバイオマーカー
- 副作用リスクを事前に評価できるマーカー
- 新たな投与経路の開発
- 発作時に使用できる鼻腔内投与製剤
- 長期徐放性製剤による服薬回数の減少
実用化が期待される新規治療法
- カンナビジオール(CBD)
- 大麻由来成分だが精神作用はなく、レノックス・ガストー症候群やドラベ症候群に有効性が示されている
- 日本では未承認だが、海外では一部承認済み
- 神経ステロイド
- GABAA受容体に作用する内因性ステロイドホルモン様物質
- 特に女性のホルモン関連てんかんに有効性が期待される
- 遺伝子治療
- 遺伝子変異に起因するてんかんに対する根本的治療法
- 特にSCN1A変異などの単一遺伝子疾患が対象
抗てんかん薬の研究は、単に発作を抑制するだけでなく、患者のQOL向上や根本的な治療を目指す方向に進んでいます。また、薬物療法と非薬物療法(手術