SGLT2阻害薬一覧と特徴比較
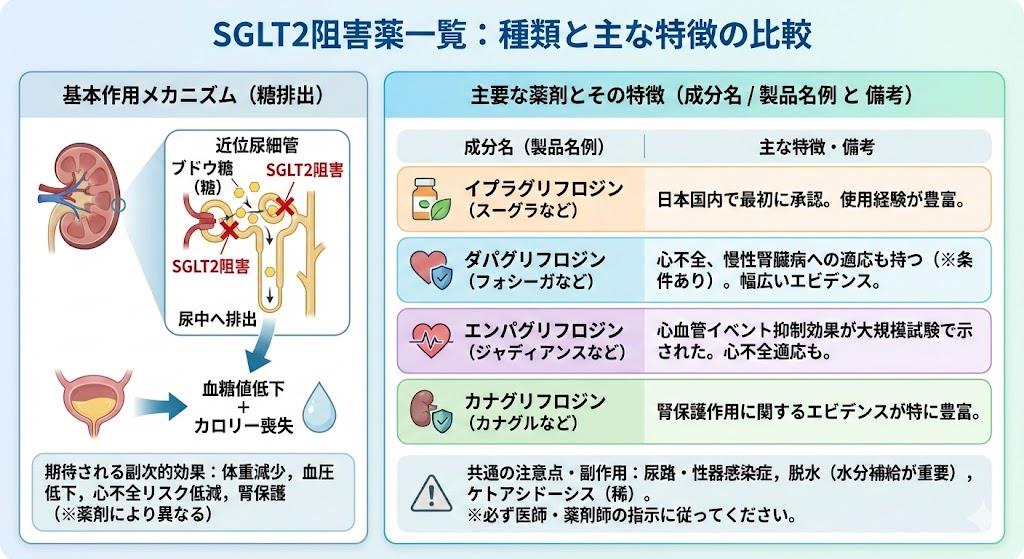
SGLT2阻害薬一覧と基本情報
SGLT2阻害薬は現在日本で6種類が承認されており、全て2型糖尿病の治療薬として使用されています。
各薬剤の基本情報を以下にまとめます。
承認済みSGLT2阻害薬一覧
- スーグラ(イプラグリフロジン):25mg、50mg錠
- フォシーガ(ダパグリフロジン):5mg、10mg錠
- ルセフィ(ルセオグリフロジン):2.5mg、5mg錠、ODフィルム
- デベルザ(トホグリフロジン):20mg錠
- カナグル(カナグリフロジン):100mg錠、OD錠
- ジャディアンス(エンパグリフロジン):10mg、25mg錠
これらの薬剤は2014年4月にスーグラが最初に発売されて以降、相次いで市場に投入されました。SGLT2阻害薬の作用機序は、腎臓の近位尿細管に存在するナトリウム・グルコース共輸送体2(SGLT2)を阻害することで、尿中からのグルコース再吸収を抑制し、過剰な糖分を尿として排泄させる点にあります。
この作用機序により、従来の糖尿病治療薬とは異なり、インスリン分泌に依存しない血糖降下作用を示すため、低血糖のリスクが少ないという特徴があります。また、体重減少効果、血圧低下作用、脂質改善効果といった付加的なメリットも報告されています。
SGLT2阻害薬種類別の特徴と使い分け
各SGLT2阻害薬には、それぞれ独特の特徴があり、患者の状態や治療目標に応じて使い分けが行われています。以下に主要な特徴を整理します。
スーグラ(イプラグリフロジン)の特徴
✅ インスリン治療との併用が可能
✅ 通常量の半量規格(25mg)が存在するため、減量調整が容易
❌ 服用時間が朝食時に限定されている
血中半減期は15時間で、1日1回朝食前または朝食後の服用となります。
フォシーガ(ダパグリフロジン)の特徴
✅ インスリン治療との併用が可能
✅ 心血管疾患・腎疾患への適応も承認済み
✅ 豊富な臨床エビデンスが蓄積
✅ 服用時間の制限がない(1日1回)
血中半減期は8~12時間で、フレキシブルな服薬スケジュールが可能です。
デベルザ(トホグリフロジン)の特徴
✅ 半減期が5.4時間と短いため、夜間頻尿の副作用を抑制
✅ 錠剤に割線があるため、用量調整が容易
❌ 服用時間が朝食時に限定
半減期の短さは、夜間の尿量増加を懸念する患者にとってメリットとなります。
ルセフィ(ルセオグリフロジン)の特徴
✅ ODフィルム製剤が存在し、持ち運びや服薬が便利
❌ 服用時間が朝食時に限定
血中半減期は11.2時間で、フィルム製剤は水なしでも服用可能です。
カナグル(カナグリフロジン)の特徴
✅ 糖尿病を伴う慢性腎臓病への適応
❌ 100mg錠のみのため、用量調節が困難
❌ 服用時間が朝食時に限定
血中半減期は11.8時間で、腎機能低下患者への使用実績があります。
ジャディアンス(エンパグリフロジン)の特徴
✅ 豊富な臨床エビデンス(EMPA-REG OUTCOME試験等)
✅ 心血管疾患への適応も承認
✅ 慢性腎臓病への適応範囲が最も広い(eGFR20以上)
❌ 服用時間が朝食時に限定
❌ 薬価が比較的高い
EMPA-REG OUTCOME試験では、心血管死を4割減少させるという驚異的な結果を示しました。
SGLT2阻害薬適応症の違いと選択基準
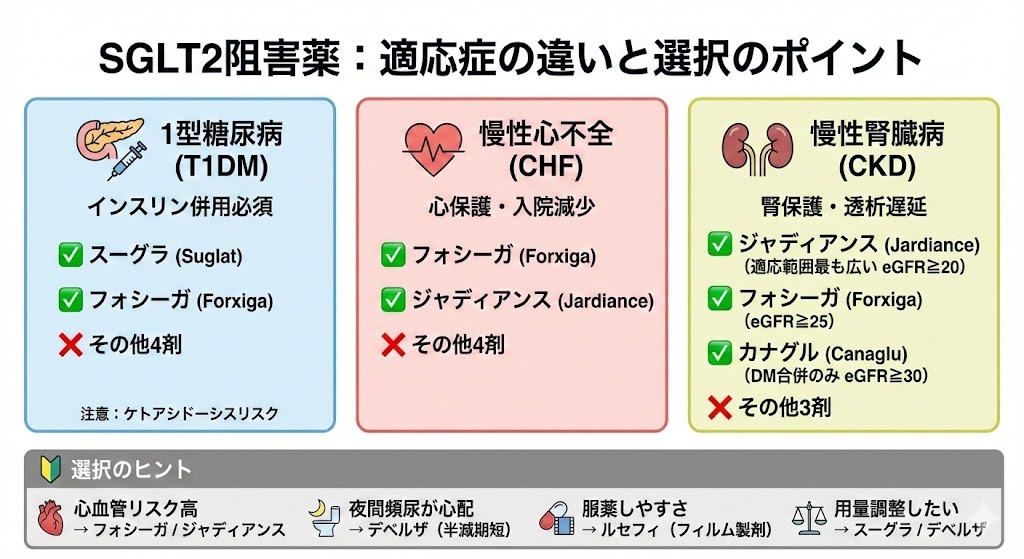
SGLT2阻害薬の適応症は薬剤によって大きく異なっており、患者の併存疾患に応じた薬剤選択が重要です。
1型糖尿病への適応
1型糖尿病患者では、インスリン治療との併用により血糖コントロール改善が期待できますが、ケトアシドーシスのリスクに注意が必要です。
慢性心不全への適応
- フォシーガ:10mg 1日1回
- ジャディアンス:10mg 1日1回
- その他4剤:適応なし
心不全患者では、SGLT2阻害薬の利尿作用と心保護効果により、心不全入院率の減少が期待できます。特にHFrEF(駆出率の低下した心不全)患者での有効性が確立されています。
慢性腎臓病への適応
- フォシーガ:eGFR 25mL/min/1.73m²以上で10mg 1日1回
- カナグル:糖尿病合併例でeGFR 30mL/min/1.73m²以上、100mg 1日1回
- ジャディアンス:eGFR 20mL/min/1.73m²以上で10mg 1日1回
- その他3剤:適応なし
腎機能低下患者では、ジャディアンスが最も幅広い腎機能範囲で使用可能です。腎保護効果により、透析導入の遅延が期待できます。
選択基準のポイント
🔸 心血管リスクが高い患者:フォシーガまたはジャディアンス
🔸 腎機能低下患者:ジャディアンス(最も適応範囲が広い)
🔸 夜間頻尿を懸念する患者:デベルザ(半減期が短い)
🔸 服薬コンプライアンスに配慮:ルセフィ(フィルム製剤)
🔸 用量調整が必要な患者:スーグラまたはデベルザ(減量しやすい)
SGLT2阻害薬副作用と注意点の比較
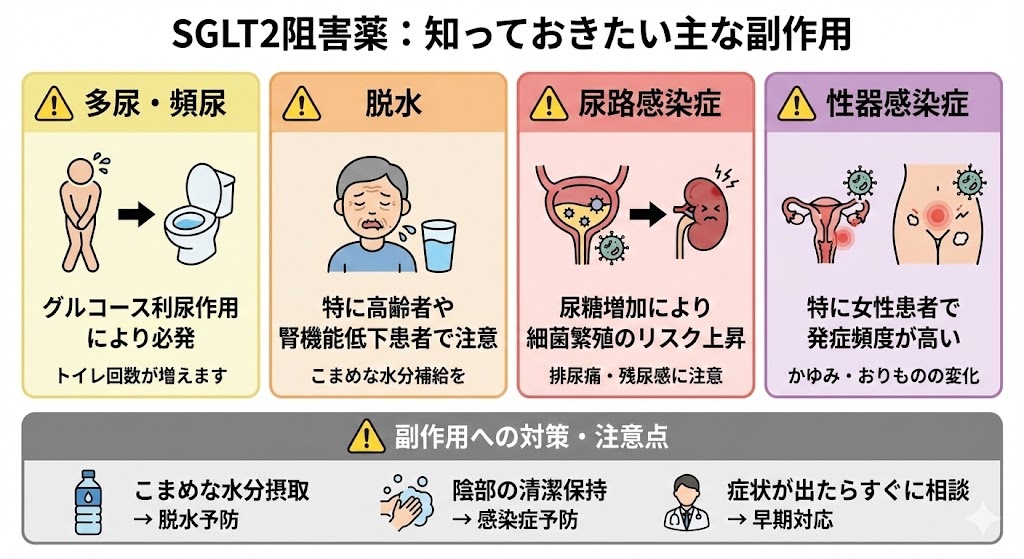
SGLT2阻害薬は比較的安全性の高い薬剤群ですが、その作用機序に由来する特有の副作用があります。
共通する主要副作用
⚠️ 多尿・頻尿:グルコース利尿作用により必発
⚠️ 脱水:特に高齢者や腎機能低下患者で注意
⚠️ 尿路感染症:尿糖増加により細菌繁殖のリスク上昇
⚠️ 性器感染症:特に女性患者で発症頻度が高い
脱水リスクの管理
高齢者では脱水による腎機能悪化や血栓症のリスクが高まるため、十分な水分摂取指導と定期的な腎機能モニタリングが必要です。夏季や発熱時、消化器症状を伴う疾患時には一時休薬も検討します。
感染症対策
尿路感染症や性器感染症の予防には、適切な陰部の清潔保持と早期受診の指導が重要です。特に免疫力の低下した患者や糖尿病コントロール不良例では注意が必要です。
薬剤別の副作用特性
- デベルザ:半減期が短いため、夜間頻尿の軽減効果あり
- フォシーガ:服用時間の制限がないため、夜間頻尿対策として夕方服用も可能
- その他薬剤:朝食時服用のため、日中の頻尿が主体
禁忌・慎重投与
🚫 重篤な腎機能障害患者
🚫 透析患者
🚫 1型糖尿病患者(スーグラ・フォシーガ以外)
⚠️ 脱水症状のある患者
⚠️ 尿路感染症・性器感染症の既往がある患者
SGLT2阻害薬処方時の独自判断基準

実臨床におけるSGLT2阻害薬の選択では、添付文書に記載されていない独自の判断基準も重要な要素となります。
患者ライフスタイルに基づく選択
🕐 勤務時間・生活パターン。
朝食時服用が困難な夜勤者や不規則勤務者には、服用時間の制限がないフォシーガが適している。デスクワーク中心の患者では頻尿による業務への影響を考慮し、半減期の短いデベルザを選択することもあります。
💼 職業的特殊性。
運転業務や接客業など、トイレの利用が制限される職業では、夜間服用可能なフォシーガや、日中の尿量増加が比較的少ないデベルザが有用です。
患者背景を踏まえた個別化治療
👥 高齢者への配慮。
認知機能低下がある高齢者では、シンプルな用法用量のカナグル(100mg 1日1回のみ)や、視認性の良いODフィルム製剤のルセフィを選択することがあります。
💰 経済的負担への配慮。
薬価を考慮すると、比較的安価なスーグラ(25mg:108.7円)から開始し、効果不十分時に他剤への変更を検討するアプローチも有効です。
併用薬との相互作用を考慮した選択
利尿薬併用患者では脱水リスクが高まるため、半減期の短いデベルザを選択し、日中の水分摂取を確保しやすくする工夫も行われています。
将来の治療戦略を見据えた選択
心血管リスクが中等度の患者でも、将来的にリスクが高まる可能性を考慮し、予防的にフォシーガやジャディアンスを選択する「先回り処方」のアプローチも注目されています。
これらの独自判断基準は、エビデンスベースドメディシンに加えて、患者個々の状況に応じた個別化医療の実践において重要な要素となっています。定期的な効果判定と副作用モニタリングを通じて、最適な薬剤選択を継続的に見直すことが、良好な治療成果につながります。
