末期がん訪問看護と医療保険の関係
末期がんの訪問看護で医療保険が適用される条件
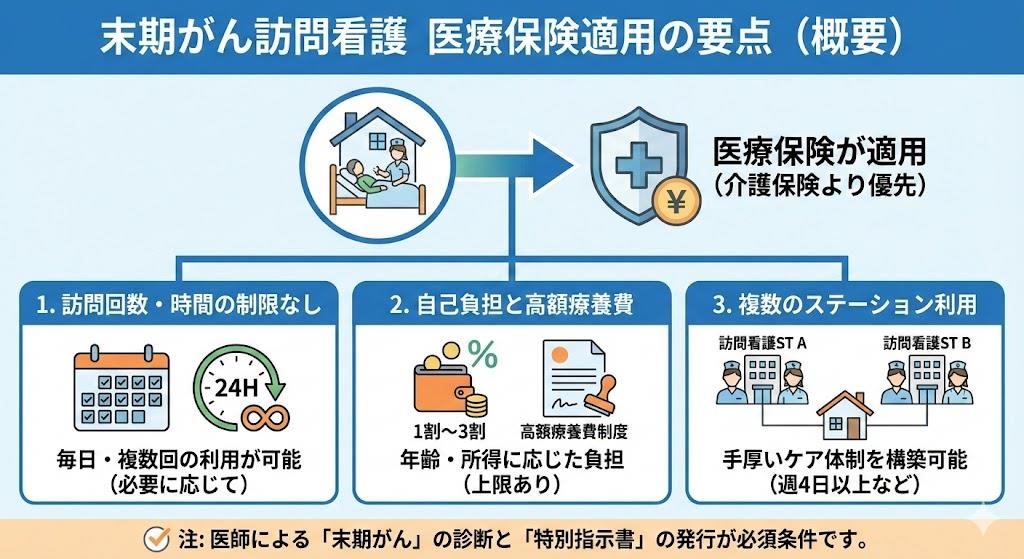
末期がんの患者さんに対する訪問看護では、原則として医療保険が適用されます。これは、厚生労働大臣が定める疾病等(いわゆる「別表7」)に末期の悪性腫瘍(がん)が含まれているためです。
医療保険が適用される主な条件は以下の通りです:
1. 医師による「末期がん」の診断
2. 訪問看護指示書の発行
3. 訪問看護ステーションによる訪問看護の実施
末期がんと診断された場合、年齢や要介護認定の有無に関わらず、医療保険での訪問看護が優先されます。これにより、患者さんは必要な医療サービスをより柔軟に受けることができます。
末期がん訪問看護における医療保険の特例と利点
医療保険が適用される末期がんの訪問看護には、いくつかの特例があります:
1. 週4日以上の訪問が可能
2. 1日に複数回の訪問が可能(医師の指示が必要)
3. 最大3カ所の訪問看護ステーションからの訪問が可能
4. 複数名での訪問が可能(複数名訪問看護加算の算定)
5. 退院日の訪問看護が可能(退院支援指導加算の算定)
これらの特例により、末期がんの患者さんは、より手厚い看護ケアを受けることができます。また、医療保険の適用により、介護保険の限度額を気にせずにサービスを利用できるという利点もあります。
厚生労働省の資料:医療保険と介護保険の訪問看護の違いについて詳しく解説されています。
末期がん訪問看護で医療保険と介護保険の違い
末期がんの訪問看護において、医療保険と介護保険には以下のような違いがあります:
1. 適用条件
- 医療保険:末期がんと診断された場合、年齢や要介護認定に関わらず適用
- 介護保険:65歳以上または40〜64歳で特定疾病に該当し、要介護認定を受けている場合に適用
2. 訪問回数
- 医療保険:週4日以上の訪問が可能
- 介護保険:要介護度に応じた限度額の範囲内で利用可能
3. 自己負担
- 医療保険:医療費の自己負担割合(通常1〜3割)
- 介護保険:原則1割(一定以上の所得がある場合は2割または3割)
4. ターミナルケア加算
- 医療保険:ターミナルケア療養費として別枠で算定
- 介護保険:ターミナルケア加算として算定
5. 複数の訪問看護ステーション利用
- 医療保険:最大3カ所まで可能
- 介護保険:原則1カ所(ただし、特別な事情がある場合は例外あり)
これらの違いを理解することで、患者さんの状態や必要なケアに応じて、適切な保険を選択することができます。
末期がん訪問看護における医療保険のメリットと注意点
医療保険を利用した末期がんの訪問看護には、以下のようなメリットがあります:
1. 柔軟な訪問体制
- 週4日以上の訪問が可能
- 1日に複数回の訪問が可能
- 複数の訪問看護ステーションを利用可能
2. 経済的負担の軽減
- 高額療養費制度の利用が可能
- 医療費控除の対象となる
3. 専門的なケアの提供
- がん専門看護師や緩和ケア認定看護師などによる専門的なケアが受けられる可能性がある
4. 医療機関との連携
- 主治医との密接な連携が可能
- 症状の変化に迅速に対応できる
一方で、以下のような注意点もあります:
1. 医療保険の適用条件の確認
- 末期がんの診断が必要
- 訪問看護指示書の発行が必要
2. 自己負担額の把握
- 医療費の自己負担割合を確認
- 高額療養費制度の利用方法を理解
3. 訪問看護ステーションの選択
- がん患者のケア経験が豊富な事業所を選ぶ
- 24時間対応が可能かどうかを確認
4. 家族のサポート体制
- 家族の介護負担を考慮
- レスパイトケアの利用を検討
これらのメリットと注意点を踏まえて、患者さんとその家族にとって最適な訪問看護サービスを選択しましょう。
がん研究振興財団の資料:がん患者の在宅医療について詳しく解説されています。
末期がん訪問看護での医療保険適用時のアセスメントポイント
末期がんの患者さんに対する訪問看護で医療保険を適用する際には、以下のようなアセスメントポイントに注意する必要があります:
1. 疾患・医療ケア関連
2. 日常生活活動(ADL)
- 移動、食事、排泄、清潔保持の自立度
- 疼痛や倦怠感による活動制限の程度
- 必要な介助の内容と頻度
3. 心理・社会的側面
- 病状認識と予後の理解度
- 不安やうつ症状の有無
- 家族関係と介護者の状況
- 経済的な問題の有無
4. 在宅療養環境
- 住環境(バリアフリー化、医療機器の設置スペースなど)
- 介護者の有無と介護力
- 緊急時の対応体制
5. 終末期ケアの希望
- 患者と家族の意思決定(看取りの場所など)
- アドバンス・ケア・プランニング(ACP)の内容
- 緩和ケアに対する希望や要望
これらのポイントを丁寧にアセスメントすることで、患者さんの状態や希望に沿った、より適切な訪問看護計画を立てることができます。また、定期的に再アセスメントを行い、状態の変化に応じてケア内容を調整しましょう。
末期がん訪問看護の医療保険適用における最新の動向と課題
末期がんの患者さんに対する訪問看護の医療保険適用に関して、最近では以下のような動向や課題が注目されています:
1. 在宅ターミナルケアの推進
- 病院から在宅への移行支援の強化
- 在宅看取りを選択する患者の増加
2. 多職種連携の重要性
- 訪問看護師、医師、薬剤師、理学療法士などの連携強化
- ICTを活用した情報共有システムの導入
3. 専門的な緩和ケアの提供
- がん専門看護師や緩和ケア認定看護師の活用
- 症状マネジメントの質の向上
4. 家族支援の充実
- 家族の介護負担軽減のための支援
- 遺族ケアの重要性の認識
5. 新型コロナウイルス感染症の影響
- 感染予防対策の徹底
- オンラインを活用した遠隔での支援
6. 人材確保と育成
- がん患者のケアに精通した訪問看護師の育成
- 24時間対応可能な体制の整備
7. 経済的支援の拡充
- 高額療養費制度の見直し
- 在宅ターミナルケアに対する加算の検討
8. 地域格差の解消
- 都市部と地方の訪問看護サービスの格差是正
- 地域包括ケアシステムの充実
これらの動向や課題に対応するため、政府や医療機関、訪問看護ステーションなどが様々な取り組みを行っています。例えば、厚生労働省は在宅医療の推進に向けた施策を展開し、訪問看護の質の向上や人材育成に力を入れています。
厚生労働省の在宅医療の推進について:最新の施策や取り組みが紹介されています。
また、日本訪問看護財団などの団体も、がん患者の在宅ケアに関する研修や情報提供を積極的に行っています。
これらの取り組みにより、末期がんの患者さんが安心して在宅で過ごせるよう、訪問看護サービスの質の向上と利用しやすい環境づくりが進められています。しかし、地域による格差や人材不足など、まだ解決すべき課題も多く残されています。
今後は、さらなる制度の充実や人材育成、多職種連携の強化などを通じて、末期がんの患者さんとその家族が望む場所で、質の高い医療・看護を受けられる体制を整えていくことが重要です。
末期がんの訪問看護における医療保険の適用は、患者さんの生活の質(QOL)を高め、最期まで尊厳を持って過ごすことを支援する上で非常に重要な役割を果たしています。医療者、介護者、そして患者さんとその家族が協力し、一人ひとりのニーズに合わせた最適なケアを提供していくことが、これからの在宅ターミナルケアの鍵となるでしょう。