光視症 治し方 知恵袋
<% index %>
光視症の原因:硝子体と網膜の牽引
光視症は「外の光がないのにチカチカする・稲妻のように光る」といった現象で、網膜が何らかの刺激を受けたときに起こると説明されています。
特に多い背景として、加齢で硝子体が縮んだり、網膜から離れていく過程(硝子体剥離)で網膜が引っ張られ、刺激が光として知覚されることがあります。
「暗い所で視界の端が一瞬ピカッとする」「目を動かしたときに出やすい」などの訴えは、硝子体が網膜を牽引するタイプの光視症の典型として整理されています。
一方で、同じ“光が見える”でも原因が複数あり、たとえば白内障手術後のレンズ由来の光(反射・屈折)や、網膜の炎症性疾患、脳由来の閃輝暗点まで含めると、検査の方向性が変わります。
知恵袋で「光視症=目の疲れ」と一括りにしがちですが、医療者としては「網膜が引っ張られているだけの一過性」なのか「裂孔や剥離の前兆」なのかを最優先で切り分けるべきです。
光視症の受診目安:飛蚊症と視野とカーテン
光視症や飛蚊症はよくある症状でも、警戒すべき徴候として「飛蚊症が突然増えた」「稲妻のような閃光が繰り返す」「視野の一部が影やカーテンで覆われる」「眼痛」などが挙げられています。
これらがある場合、硝子体や網膜の重篤な病気の可能性があり、受診が数日、時に数時間遅れるだけでも恒久的な視力障害につながることがある、と説明されています。
逆に、軽度で警戒所見がない場合は「都合の良いときに受診」でよいことも多い一方、完全に自己判断で放置せず、いったん眼底まで評価する重要性が強調されています。
実務上の問診のコツとしては、👁️「片眼か両眼か」、⏱️「何分続くか」、🎯「視界の端か中心か」、🕶️「暗い所で目立つか」、🧵「飛蚊症の急増があるか」を短時間で押さえると、危険度の見立てが立ちやすくなります。
患者が「痛くないから大丈夫」と言う場面もありますが、網膜剥離は痛みがないまま進むことがあるため、“痛みの有無”だけで安全判定しない運用が必要です。
光視症の検査:眼底検査とOCT
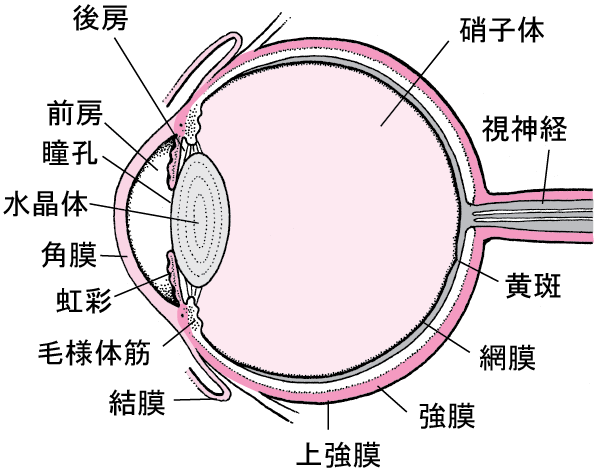
光視症の評価では、散瞳して網膜の周辺部まで観察する眼底検査が重要だと説明されています。
MSDマニュアル家庭版でも、点眼で瞳孔を散大させ、検眼鏡で網膜をできる限り隅々まで調べることが眼の診察で最も重要、としています。
光視症のタイプによっては、光干渉断層計(OCT)などを用いて網膜の層構造を確認し、網膜疾患を鑑別する流れが紹介されています。
ここで意外と患者説明に効くポイントは、「症状は同じでも、必要な検査が全く異なるタイプがある」と明言している医療系解説があることです。
そのため、知恵袋的な“様子見テンプレ”を回避し、「散瞳が必要で、当日はまぶしさが残る」「運転は控える」など、受診前後の具体的注意まで先に伝えると受診行動が安定します。
光視症の治療:レーザーと手術と経過観察
治療は「光視症そのものを止める薬」ではなく、原因に応じた対応になります。
網膜剥離になりそうな変化があれば網膜光凝固(レーザー)を行い、すでに網膜が剥離している場合は放置すると失明の危険があるため手術が必要、と一般向けに明確に書かれています。
レーザー光凝固は網膜裂孔などで、裂孔周囲をレーザーで焼き固めて網膜剥離への進行を阻止する目的で行う、という説明があります。
一方で、硝子体の収縮などに伴う光視症や飛蚊症の多くは治療不要であることも示されており、医療者側は「治す/治せない」より「危険な原因がないことを確認し、必要なら原因治療」という枠組みで説明するのが安全です。
飛蚊症が激烈で日常生活に支障が大きい場合に硝子体切除術が検討されることがある一方、網膜剥離や白内障などのリスクがあり慎重判断になる、という点も患者教育で重要です。
光視症の独自視点:生理的現象と受診の切り分け
光視症として相談される“光る感じ”の中には、病気ではない生理的現象が混ざることがあり、代表例としてブルーフィールド内視現象(青空で小さな光点が多数うごめく)が説明されています。
この現象は網膜血流に由来する生理的な見え方で、注意すれば誰でも見えることがあり、治療は不要とされています。
さらに解説では、青空を見た時の動く光点は網膜血管を流れる白血球に由来する、という具体的な機序も紹介されており、患者の不安を下げる説明材料になります。
ただし、生理的現象の説明ができても「それ以外の危険な光視症が同時に起きていない」保証にはならないため、初回の光視症や、繰り返し・増悪・飛蚊症急増・視野異常がある場合は眼底評価へ誘導するのが現実的です。
患者向けには、✅「青空で点がたくさん動く=生理的」、⚠️「暗所で端が稲妻状=硝子体牽引もある」、🚨「カーテン・視野欠損・急な飛蚊症増加=緊急」を絵文字付きで提示すると理解が進みます。
網膜牽引タイプの特徴・診断・治療の要点(散瞳眼底、光凝固、網膜剥離の危険、頭部MRIに至るケースまで)。

警戒すべき徴候、受診タイミング、眼底検査の重要性、飛蚊症/光視症の基本整理。
ブルーフィールド内視現象(青空の光点)の機序(白血球・青色光の説明)と、飛蚊症との区別の考え方。
https://www.hikichi-eye.jp/blog/2131

ソウマ PALCCOAT VLAG 光触媒コーティング溶液 250ml 業務用 可視光応答型 銀イオン配合 塗装材
